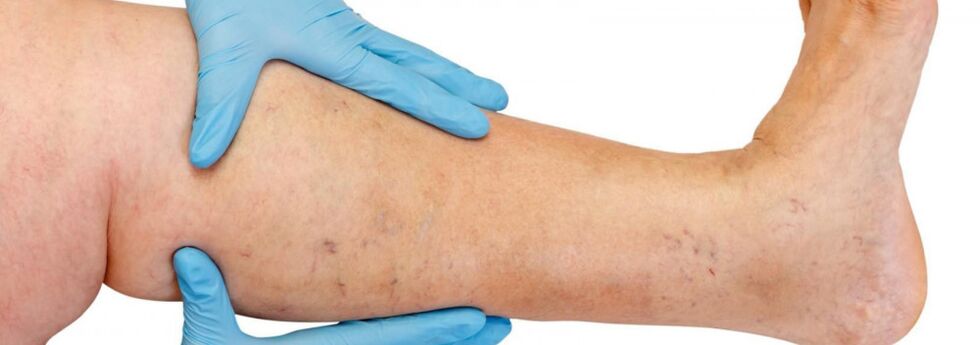
Η ανατομική δομή του φλεβικού συστήματος των κάτω άκρων χαρακτηρίζεται από μεγάλη μεταβλητότητα. Κατά την αξιολόγηση των δεδομένων της ενόργανης εξέτασης και την επιλογή της σωστής μεθόδου θεραπείας, η γνώση των επιμέρους χαρακτηριστικών της δομής του φλεβικού συστήματος παίζει σημαντικό ρόλο.
Οι φλέβες των κάτω άκρων χωρίζονται σε επιφανειακές και βαθιές φλέβες. Το επιφανειακό φλεβικό σύστημα των κάτω άκρων ξεκινά από τα φλεβικά πλέγματα των δακτύλων και σχηματίζει το φλεβικό δίκτυο της ράχης του ποδιού και το δερματικό τόξο της ράχης του ποδιού. Οι έσω και πλάγιες περιθωριακές φλέβες προέρχονται από αυτό και συγχωνεύονται στη μεγάλη σαφηνή φλέβα και στην ελάχιστη σαφηνή φλέβα. Η μεγάλη σαφηνή φλέβα είναι η μεγαλύτερη φλέβα στο σώμα, περιέχει 5 έως 10 ζεύγη βαλβίδων και η κανονική της διάμετρος είναι 3-5 mm. Εμφανίζεται στο κάτω τρίτο του ποδιού μπροστά από τον έσω επικονδύλιο και προέρχεται από τον υποδόριο ιστό του ποδιού και του μηρού. Στην περιοχή της βουβωνικής χώρας, η μεγάλη σαφηνή φλέβα ρέει στη μηριαία φλέβα. Μερικές φορές η μεγάλη σαφηνή φλέβα στον μηρό και το πόδι μπορεί να αντιπροσωπεύεται από δύο ή και τρεις κορμούς. Η μικρή σαφηνή φλέβα ξεκινά στο κάτω τρίτο του ποδιού κατά μήκος της πλευρικής του επιφάνειας. Στο 25% των περιπτώσεων ρέει στην ιγνυακή φλέβα στην ιγνυακή περιοχή. Σε άλλες περιπτώσεις, η μικρή σαφηνή φλέβα μπορεί να προεξέχει πέρα από τον ιγνυακό βόθρο και να ρέει στη μηριαία φλέβα, στη μεγάλη σαφηνή φλέβα ή στη βαθιά μηριαία φλέβα.
Οι βαθιές φλέβες της ράχης του ποδιού ξεκινούν με τις ραχιαία μετατάρσια φλέβες του ποδιού, οι οποίες ρέουν στο ραχιαίο φλεβικό τόξο του ποδιού, από όπου το αίμα ρέει στις πρόσθιες κνημιαίες φλέβες. Στο επίπεδο του άνω τρίτου του ποδιού, η πρόσθια κνημιαία φλέβα και η οπίσθια κνημιαία φλέβα συγχωνεύονται για να σχηματίσουν την ιγνυακή φλέβα, η οποία βρίσκεται πλευρικά και ελαφρώς πίσω από την ομώνυμη αρτηρία. Στην ιγνυακή περιοχή, η μικρή σαφηνή φλέβα και οι φλέβες της άρθρωσης του γόνατος ρέουν στην ιγνυακή φλέβα. Η βαθιά μηριαία φλέβα συνήθως ρέει στη μηριαία φλέβα 6-8 cm κάτω από τη βουβωνική πτυχή. Πάνω από τον βουβωνικό σύνδεσμο, αυτό το αγγείο δέχεται την επιγαστρική φλέβα, τη βαθιά φλέβα που περιβάλλει το λαγόνιο, και συγχωνεύεται με την έξω λαγόνια φλέβα, η οποία συγχωνεύεται στην έσω λαγόνια φλέβα στην ιερολαγόνια άρθρωση. Η ζευγαρωμένη κοινή λαγόνια φλέβα αρχίζει μετά τη συμβολή των εξωτερικών και εσωτερικών λαγόνιων φλεβών. Η δεξιά και η αριστερή κοινή λαγόνια φλέβα συγχωνεύονται για να σχηματίσουν την κάτω κοίλη φλέβα. Είναι ένα μεγάλο αγγείο χωρίς βαλβίδες, μήκους 19-20 cm και διαμέτρου 0,2-0,4 cm. Η κάτω κοίλη φλέβα έχει βρεγματικούς και σπλαχνικούς κλάδους μέσω των οποίων ρέει αίμα από τα κάτω άκρα, τον κάτω κορμό, τα κοιλιακά όργανα και τη μικρή λεκάνη.
Οι διάτρητες (επικοινωνούντες) φλέβες συνδέουν τις βαθιές φλέβες με τις επιφανειακές. Τα περισσότερα από αυτά έχουν υπερκεφαλικές βαλβίδες μέσω των οποίων το αίμα ρέει από τις επιφανειακές φλέβες στις βαθιές φλέβες. Υπάρχουν άμεσες και έμμεσες διατρητικές φλέβες. Οι άμεσες συνδέουν άμεσα το βαθύ και επιφανειακό φλεβικό δίκτυο, οι έμμεσες συνδέονται έμμεσα, δηλαδή ανοίγουν πρώτα στη μυϊκή φλέβα, η οποία στη συνέχεια ρέει στη βαθιά φλέβα.
Η συντριπτική πλειοψηφία των διάτρητων φλεβών προέρχεται από παραπόταμους και όχι από τον κορμό της μεγάλης σαφηνούς φλέβας. Στο 90% των ασθενών υπάρχει ανεπάρκεια των διατρητών φλεβών της έσω επιφάνειας του κάτω τρίτου του ποδιού. Στο κάτω πόδι, συχνότερα παρατηρείται ανεπάρκεια της διατρητικής φλέβας Cockett, η οποία συνδέει τον οπίσθιο κλάδο της μεγάλης σαφηνούς φλέβας (φλέβα του Leonardo) με τις εν τω βάθει φλέβες. Στο μέσο και κάτω τρίτο του μηρού υπάρχουν συνήθως 2-4 μόνιμες διατρητικές φλέβες (Dodd, Gunter), οι οποίες συνδέουν απευθείας τον κορμό της μεγάλης σαφηνούς φλέβας με τη μηριαία φλέβα. Σε μετασχηματισμό κιρσών της μικρής σαφηνούς φλέβας, συνήθως παρατηρούνται ανεπαρκείς συνδετικές φλέβες στο μέσο και κάτω τρίτο του ποδιού και στην περιοχή του πλάγιου σφυρού.
Κλινική πορεία της νόσου
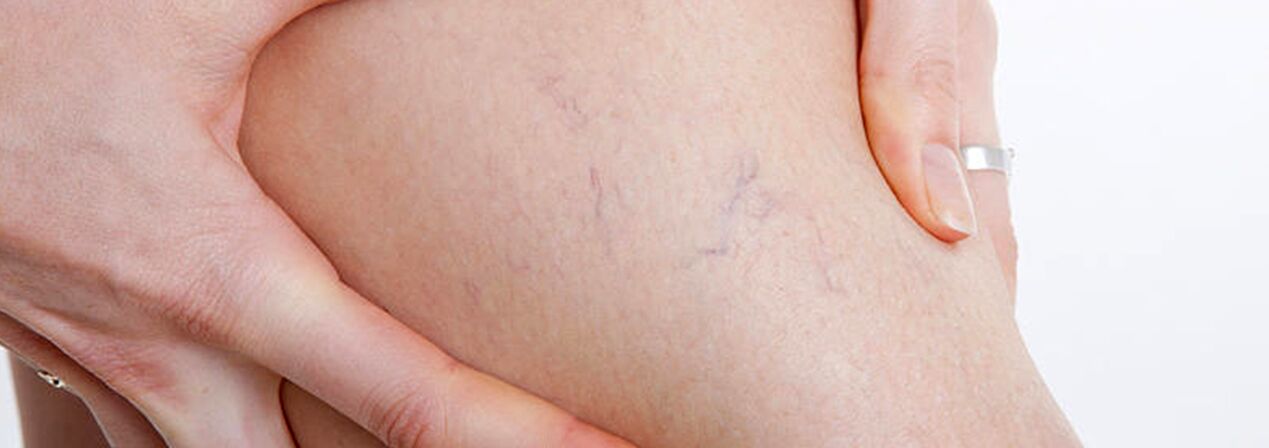
Οι κιρσοί εμφανίζονται συνήθως στο σύστημα της μεγάλης σαφηνούς φλέβας, σπανιότερα στο σύστημα της μικρής σαφηνούς φλέβας και ξεκινούν από τους παραποτάμους του φλεβικού κορμού στα πόδια. Η φυσική πορεία της νόσου στα αρχικά στάδια είναι αρκετά ευνοϊκή. Για τα πρώτα 10 χρόνια ή περισσότερα, οι ασθενείς μπορεί να μην ενοχλούνται από τίποτα άλλο εκτός από ένα αισθητικό ελάττωμα. Εάν δεν παρέχεται έγκαιρη θεραπεία, τα παράπονα βαρύτητας, κόπωσης στα πόδια και πρήξιμο τους εμφανίζονται στη συνέχεια μετά από σωματική δραστηριότητα (μεγάλο περπάτημα, ορθοστασία) ή το απόγευμα, ειδικά στη ζεστή περίοδο. Οι περισσότεροι ασθενείς παραπονιούνται για πόνο στα πόδια, αλλά μετά από πιο προσεκτική εξέταση, μπορεί να διαπιστωθεί ότι αυτό είναι ακριβώς ένα αίσθημα πληρότητας, βάρους και πληρότητας στα πόδια. Ακόμη και με σύντομη ανάπαυση και ανυψωμένη θέση του άκρου, η σοβαρότητα των αισθήσεων μειώνεται. Αυτά τα συμπτώματα είναι που χαρακτηρίζουν τη φλεβική ανεπάρκεια σε αυτό το στάδιο της νόσου. Όσον αφορά τον πόνο, πρέπει να αποκλειστούν άλλα αίτια (αρτηριακή ανεπάρκεια των κάτω άκρων, οξεία φλεβική θρόμβωση, πόνος στις αρθρώσεις κ.λπ.). Η μετέπειτα εξέλιξη της νόσου, εκτός από την αύξηση του αριθμού και του μεγέθους των διεσταλμένων φλεβών, οδηγεί στην εμφάνιση τροφικών διαταραχών, συχνά λόγω της προσθήκης ανεπαρκών φλεβών διάτρησης και της εμφάνισης βαλβιδικής ανεπάρκειας των εν τω βάθει φλεβών.
Με ανεπάρκεια των διάτρητων φλεβών, οι τροφικές διαταραχές περιορίζονται σε όλες τις επιφάνειες του ποδιού (πλάγια, έσω, οπίσθια). Οι τροφικές διαταραχές εκδηλώνονται στο αρχικό στάδιο με τοπική υπερμελάγχρωση του δέρματος και στη συνέχεια εμφανίζεται πάχυνση (σκλήρυνση) του υποδόριου λιπώδους ιστού μέχρι να αναπτυχθεί κυτταρίτιδα. Αυτή η διαδικασία τελειώνει με το σχηματισμό ενός ελκωτικού-νεκρωτικού ελαττώματος, το οποίο μπορεί να φτάσει σε διάμετρο 10 cm ή περισσότερο και επεκτείνεται βαθιά μέσα στην περιτονία. Ο τυπικός τόπος εμφάνισης των φλεβικών τροφικών ελκών είναι η περιοχή του έσω αστραγάλου, ωστόσο, ο εντοπισμός των ελκών στο κάτω πόδι μπορεί να είναι διαφορετικός και ποικίλος. Στο στάδιο των τροφικών διαταραχών, υπάρχει έντονος κνησμός και κάψιμο στην πληγείσα περιοχή. Μερικοί ασθενείς αναπτύσσουν μικροβιακό έκζεμα. Ο πόνος στην περιοχή του έλκους μπορεί να μην είναι έντονος, αν και σε ορισμένες περιπτώσεις είναι έντονος. Σε αυτό το στάδιο της νόσου, υπάρχει συνεχές αίσθημα βάρους και πρήξιμο στο πόδι.
Διάγνωση κιρσών
Είναι ιδιαίτερα δύσκολο να διαγνωστεί το προκλινικό στάδιο των κιρσών, καθώς ένας τέτοιος ασθενής μπορεί να μην έχει κιρσούς στα πόδια.
Σε τέτοιους ασθενείς, η διάγνωση των κιρσών των ποδιών απορρίπτεται λανθασμένα, παρά την παρουσία συμπτωμάτων κιρσών, στοιχεία ότι ο ασθενής έχει συγγενείς που πάσχουν από αυτή την ασθένεια (κληρονομική προδιάθεση) και δεδομένα υπερήχων για τις πρώτες παθολογικές αλλαγές στο φλεβικό σύστημα.
Όλα αυτά μπορούν να οδηγήσουν σε χαμένες προθεσμίες για τη βέλτιστη έναρξη της θεραπείας, στο σχηματισμό μη αναστρέψιμων αλλαγών στο φλεβικό τοίχωμα και στην ανάπτυξη πολύ σοβαρών και επικίνδυνων επιπλοκών των κιρσών. Μόνο όταν η νόσος αναγνωριστεί σε πρώιμο προκλινικό στάδιο είναι δυνατή η πρόληψη παθολογικών αλλαγών στο φλεβικό σύστημα των ποδιών μέσω ελάχιστων θεραπευτικών επιδράσεων στους κιρσούς.
Η αποφυγή διαφόρων διαγνωστικών σφαλμάτων και η σωστή διάγνωση είναι δυνατή μόνο μετά από ενδελεχή εξέταση του ασθενούς από έμπειρο ειδικό, σωστή ερμηνεία όλων των παραπόνων του, λεπτομερή ανάλυση του ιστορικού της νόσου και όσο το δυνατόν περισσότερες πληροφορίες σχετικά με την κατάσταση του φλεβικού συστήματος των ποδιών χρησιμοποιώντας τον πιο σύγχρονο εξοπλισμό.
Μερικές φορές πραγματοποιείται σάρωση διπλής όψης για να προσδιοριστεί η ακριβής θέση των διατρυπών φλεβών και να εντοπιστεί η φλεβική παλινδρόμηση χρησιμοποιώντας έναν χρωματικό κώδικα. Σε περίπτωση ανεπάρκειας της βαλβίδας, οι βαλβίδες τους δεν κλείνουν πλέον εντελώς κατά τη διάρκεια του ελιγμού Valsava ή των δοκιμών συμπίεσης. Η βαλβιδική ανεπάρκεια οδηγεί στην εμφάνιση φλεβικής παλινδρόμησης, υψηλή, μέσω της ανίκανης σαφηνομηριαίας συμβολής και χαμηλή, μέσω των ανίκανων διάτρητων φλεβών του ποδιού. Με αυτή τη μέθοδο είναι δυνατή η καταγραφή της αντίστροφης ροής αίματος μέσω των προπτυσσόμενων φυλλαδίων μιας ανεπαρκούς βαλβίδας. Γι' αυτό η διάγνωση είναι πολυσταδιακή ή πολυσταδιακή. Φυσιολογικά, η διάγνωση γίνεται μετά από υπερηχογραφική διάγνωση και εξέταση από φλεβολόγο. Ωστόσο, σε ιδιαίτερα δύσκολες περιπτώσεις, η εξέταση πρέπει να γίνεται σταδιακά.
- Πρώτον, διενεργείται ενδελεχής εξέταση και ανάκριση από φλεβολόγο.
- εάν είναι απαραίτητο, ο ασθενής αποστέλλεται για περαιτέρω μεθόδους ενόργανης έρευνας (διπλή αγγειοσάρωση, φλεβοσπινθηρογράφημα, λεμφοσπινθηρογράφημα).
- Σε ασθενείς με συνοδές ασθένειες (οστεοχόνδρωση, κιρσώδη έκζεμα, λεμφοφλεβική ανεπάρκεια) προσφέρονται συμβουλές από κορυφαίους ειδικούς για αυτές τις ασθένειες ή πρόσθετες ερευνητικές μεθόδους.
- Όλοι οι ασθενείς που χρειάζονται χειρουργική επέμβαση συμβουλεύονται αρχικά τον χειρουργό και, εάν είναι απαραίτητο, από έναν αναισθησιολόγο.
Θεραπεία
Η συντηρητική θεραπεία ενδείκνυται κυρίως σε ασθενείς που έχουν αντενδείξεις για χειρουργική θεραπεία: λόγω της γενικής τους κατάστασης, σε περιπτώσεις ελαφριάς διαστολής των φλεβών, που προκαλεί μόνο αισθητική ενόχληση ή όταν απορρίπτεται η χειρουργική επέμβαση. Στόχος της συντηρητικής θεραπείας είναι η πρόληψη περαιτέρω ανάπτυξης της νόσου. Σε αυτές τις περιπτώσεις, συνιστάται στους ασθενείς να επιδέσουν την πάσχουσα επιφάνεια με ελαστικό επίδεσμο ή να φορούν ελαστικές κάλτσες, να φέρνουν περιοδικά τα πόδια σε οριζόντια θέση και να εκτελούν ειδικές ασκήσεις για το πόδι και το πόδι (κάμψη και επέκταση στις αρθρώσεις του αστραγάλου και του γόνατος) για την ενεργοποίηση της μυοφλεβικής αντλίας. Η ελαστική συμπίεση επιταχύνει και βελτιώνει τη ροή του αίματος στις βαθιές φλέβες του μηρού, μειώνονταςη ποσότητα αίματος στις σαφηνές φλέβες, αποτρέπει το σχηματισμό οιδήματος, βελτιώνει τη μικροκυκλοφορία και βοηθά στην ομαλοποίηση των μεταβολικών διεργασιών στους ιστούς. Ο επίδεσμος πρέπει να ξεκινά το πρωί πριν σηκωθείτε. Ο επίδεσμος εφαρμόζεται με ένα ελαφρύ τράβηγμα από τα δάχτυλα των ποδιών μέχρι τον μηρό, με την υποχρεωτική στήριξη της φτέρνας και του αστραγάλου. Κάθε επόμενος γύρος επιδέσμου θα πρέπει να επικαλύπτει τον προηγούμενο κατά το ήμισυ. Συνιστάται η χρήση πιστοποιημένων ιατρικών πλεκτών με ατομική επιλογή του βαθμού συμπίεσης (από 1 έως 4). Οι ασθενείς πρέπει να φορούν άνετα παπούτσια με σκληρή σόλα και χαμηλά τακούνια, να αποφεύγουν την παρατεταμένη ορθοστασία, τη βαριά σωματική εργασία και την εργασία σε ζεστούς και υγρούς χώρους. Εάν η φύση της εργασιακής δραστηριότητας απαιτεί από τον ασθενή να κάθεται για μεγάλο χρονικό διάστημα, τα πόδια θα πρέπει να τοποθετούνται σε ανυψωμένη θέση τοποθετώντας μια ειδική βάση κάτω από τα πόδια στο απαιτούμενο ύψος. Συνιστάται να περπατάτε λίγο κάθε 1-1,5 ώρα ή να στέκεστε στα δάχτυλα των ποδιών σας 10-15 φορές. Οι προκύπτουσες συσπάσεις των μυών της γάμπας βελτιώνουν την κυκλοφορία του αίματος και αυξάνουν τη φλεβική παροχέτευση. Κατά τη διάρκεια του ύπνου, τα πόδια σας πρέπει να τοποθετούνται σε ανυψωμένη θέση.
Συνιστάται στους ασθενείς να περιορίζουν την πρόσληψη νερού και αλατιού, να ομαλοποιούν το σωματικό βάρος και να λαμβάνουν τακτικά διουρητικά και φάρμακα για τη βελτίωση του φλεβικού τόνου. Ανάλογα με τις ενδείξεις, συνταγογραφούνται φάρμακα που βελτιώνουν τη μικροκυκλοφορία στους ιστούς. Για θεραπεία συνιστάται η χρήση μη στεροειδών αντιφλεγμονωδών φαρμάκων.
Η φυσικοθεραπεία παίζει σημαντικό ρόλο στην πρόληψη των κιρσών. Για απλές μορφές, οι θεραπείες νερού είναι χρήσιμες, ειδικά το κολύμπι, τα ζεστά (όχι υψηλότερα από 35°) ποδόλουτρα με αλατούχο διάλυμα 5-10%.
Συμπιεστική σκληροθεραπεία
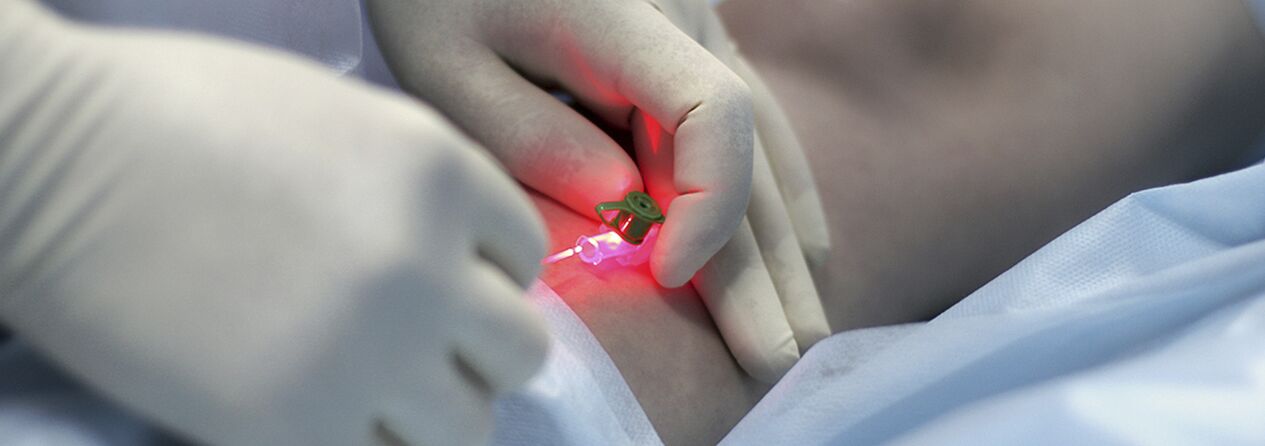
Οι ενδείξεις για ενέσιμη θεραπεία (σκληροθεραπεία) για κιρσούς είναι ακόμα υπό συζήτηση. Η μέθοδος συνίσταται στην εισαγωγή ενός σκληρυντικού παράγοντα στη διευρυμένη φλέβα, στην περαιτέρω συμπίεση της, στην εξάλειψή της και στην εξάλειψή της. Τα σύγχρονα φάρμακα που χρησιμοποιούνται για αυτούς τους σκοπούς είναι αρκετά ασφαλή, δηλαδή h. δεν προκαλούν νέκρωση του δέρματος ή του υποδόριου ιστού όταν χορηγούνται εξωαγγειακά. Μερικοί ειδικοί χρησιμοποιούν σκληροθεραπεία για σχεδόν όλες τις μορφές κιρσών, άλλοι απορρίπτουν εντελώς τη μέθοδο. Πιθανότατα, η αλήθεια βρίσκεται κάπου στη μέση και για τις νεαρές γυναίκες στα αρχικά στάδια της νόσου είναι λογικό να χρησιμοποιούν τη μέθοδο θεραπείας με ένεση. Απλώς πρέπει να προειδοποιηθείτε για την πιθανότητα υποτροπής (μεγαλύτερη από ό,τι με χειρουργική επέμβαση), την ανάγκη να φοράτε συνεχώς συμπιεστικό επίδεσμο σταθεροποίησης για μεγάλο χρονικό διάστημα (έως 3-6 εβδομάδες) και την πιθανότητα να απαιτηθούν αρκετές συνεδρίες για πλήρη σκλήρυνση των φλεβών.
Η ομάδα των ασθενών με κιρσούς θα πρέπει να περιλαμβάνει ασθενείς με τελαγγειεκτασία («αραχνοειδείς φλέβες») και επέκταση δικτύου των μικρών σαφηνών φλεβών, καθώς τα αίτια για την ανάπτυξη αυτών των παθήσεων είναι πανομοιότυπα. Σε αυτή την περίπτωση, η θεραπεία είναι δυνατή εκτός από τη σκληροθεραπεία διαδερμική πήξη με λέιζερ, αλλά μόνο αφού εξαιρεθούν οι βλάβες στις βαθιές και διατρητικές φλέβες.
Διαδερμική πήξη με λέιζερ (PLC)
Πρόκειται για μια μέθοδο που βασίζεται στην αρχή της επιλεκτικής φωτοπηξίας (φωτοθερμόλυση) και βασίζεται στη διαφορική απορρόφηση ενέργειας λέιζερ από διαφορετικές ουσίες του σώματος. Ένα ιδιαίτερο χαρακτηριστικό της διαδικασίας είναι η ανέπαφη φύση αυτής της τεχνολογίας. Η κεφαλή εστίασης συγκεντρώνει την ενέργεια σε ένα αιμοφόρο αγγείο στο δέρμα. Η αιμοσφαιρίνη στο αγγείο απορροφά επιλεκτικά ακτίνες λέιζερ συγκεκριμένου μήκους κύματος. Υπό την επίδραση ενός λέιζερ, το ενδοθήλιο στον αυλό του αγγείου καταστρέφεται, γεγονός που οδηγεί στο να κολλήσουν τα αγγειακά τοιχώματα μεταξύ τους.
Η αποτελεσματικότητα του PLK εξαρτάται άμεσα από το βάθος διείσδυσης της ακτινοβολίας λέιζερ: όσο πιο βαθιά είναι το σκάφος, τόσο μεγαλύτερο θα πρέπει να είναι το μήκος κύματος, επομένως το PLK έχει μάλλον περιορισμένες ενδείξεις. Η μικροσκληροθεραπεία είναι πιο αποτελεσματική για αγγεία με διάμετρο μεγαλύτερη από 1,0-1,5 mm. Δεδομένης της εκτεταμένης και διακλαδισμένης κατανομής των φλεβών αράχνης στα πόδια και της μεταβλητής διαμέτρου των αγγείων, χρησιμοποιείται ενεργά μια συνδυασμένη μέθοδος θεραπείας: στο πρώτο βήμα, πραγματοποιείται σκληροθεραπεία φλεβών με διάμετρο μεγαλύτερη από 0,5 mm και στη συνέχεια αφαιρούνται τα υπόλοιπα "αστέρια" μικρότερης διαμέτρου με χρήση λέιζερ.
Η διαδικασία είναι πρακτικά ανώδυνη και ασφαλής (δεν χρησιμοποιείται ψύξη δέρματος και αναισθητικά), αφού το φως από τη συσκευή ανήκει στο ορατό τμήμα του φάσματος και το μήκος κύματος του φωτός είναι σχεδιασμένο έτσι ώστε το νερό στον ιστό να μην βράζει και ο ασθενής να μην υφίσταται εγκαύματα. Για ασθενείς με υψηλή ευαισθησία στον πόνο, συνιστάται η χρήση κρέμας με τοπικό αναισθητικό αποτέλεσμα εκ των προτέρων. Το ερύθημα και το οίδημα υποχωρούν εντός 1-2 ημερών. Μετά τη θεραπεία, ορισμένοι ασθενείς μπορεί να εμφανίσουν σκουρόχρωμο ή φωτισμό της θεραπευμένης περιοχής του δέρματος για περίπου δύο εβδομάδες, το οποίο στη συνέχεια εξαφανίζεται. Σε άτομα με ανοιχτόχρωμο δέρμα, οι αλλαγές είναι ελάχιστα αισθητές, αλλά σε ασθενείς με σκούρο δέρμα ή έντονο μαύρισμα, ο κίνδυνος μιας τέτοιας προσωρινής μελάγχρωσης είναι αρκετά υψηλός.
Ο αριθμός των διαδικασιών εξαρτάται από την πολυπλοκότητα της περίπτωσης - τα αιμοφόρα αγγεία βρίσκονται σε διαφορετικά βάθη, οι βλάβες μπορεί να είναι μικρές ή να καταλαμβάνουν μια αρκετά μεγάλη επιφάνεια δέρματος, αλλά συνήθως δεν απαιτούνται περισσότερες από τέσσερις συνεδρίες θεραπείας με λέιζερ (5-10 λεπτά η καθεμία). Το μέγιστο αποτέλεσμα σε τόσο σύντομο χρονικό διάστημα επιτυγχάνεται λόγω του μοναδικού «τετράγωνου» σχήματος του φωτεινού παλμού της συσκευής. Αυξάνει την αποτελεσματικότητά του σε σύγκριση με άλλες συσκευές και επίσης μειώνει την πιθανότητα παρενεργειών μετά τη διαδικασία.
Χειρουργική θεραπεία
Η χειρουργική επέμβαση είναι η μόνη ριζική μέθοδος θεραπείας για ασθενείς με κιρσούς των κάτω άκρων. Στόχος της επέμβασης είναι η εξάλειψη των παθογενετικών μηχανισμών (φλεβική-φλεβική παλινδρόμηση). Αυτό επιτυγχάνεται με την αφαίρεση των κύριων κορμών των μεγάλων και μικρών σαφηνών φλεβών και την απολίνωση των ανεπαρκών συνδετικών φλεβών.
Η χειρουργική αντιμετώπιση των κιρσών έχει ιστορία εκατό ετών. Στο παρελθόν, και πολλοί χειρουργοί το κάνουν ακόμα και σήμερα, γίνονταν μεγάλες τομές κατά μήκος των κιρσών και γινόταν γενική ή ραχιαία αναισθησία. Τα ίχνη μετά από μια τέτοια «μίνι-φλεβεκτομή» παραμένουν μια δια βίου ανάμνηση της επέμβασης. Οι πρώτες επεμβάσεις φλεβών (μετά το Schade, μετά το Madelung) ήταν τόσο τραυματικές που η βλάβη από αυτές ξεπέρασε τη βλάβη από τους κιρσούς.
Το 1908, ο Αμερικανός χειρουργός Babcock ανέπτυξε μια μέθοδο σχεδίασης υποδόριου φλεβών χρησιμοποιώντας έναν άκαμπτο μεταλλικό καθετήρα με μια ελιά. Αυτή η χειρουργική μέθοδος αφαίρεσης κιρσών εξακολουθεί να χρησιμοποιείται σε βελτιωμένη μορφή σε πολλά δημόσια νοσοκομεία σήμερα. Οι κιρσοί αφαιρούνται μέσω ξεχωριστών τομών, όπως προτείνει ο χειρουργός Narat. Επομένως, η κλασική φλεβεκτομή ονομάζεται μέθοδος Babcock-Narat. Η φλεβεκτομή Babcock-Narat έχει μειονεκτήματα - μεγάλες ουλές μετά από χειρουργική επέμβαση και μειωμένη ευαισθησία του δέρματος. Η ικανότητα εργασίας είναι περιορισμένη για 2-4 εβδομάδες, γεγονός που καθιστά δύσκολο για τους ασθενείς να συμφωνήσουν στη χειρουργική θεραπεία των κιρσών.
Οι φλεβολόγοι έχουν αναπτύξει μια μοναδική τεχνολογία για τη θεραπεία των κιρσών σε μια μέρα. Χειρουργούνται και σύνθετες περιπτώσεις συνδυασμένη τεχνολογία. Οι κύριοι μεγάλοι κορμοί κιρσών αφαιρούνται με απογύμνωση αναστροφής, η οποία απαιτεί ελάχιστη επέμβαση μέσω μικρών τομών (από 2 έως 7 mm) στο δέρμα, χωρίς πρακτικά να αφήνουν ουλές. Η χρήση μιας ελάχιστα επεμβατικής τεχνικής απαιτεί ελάχιστο τραύμα ιστού. Αποτέλεσμα αυτής της επέμβασης είναι η εξάλειψη των κιρσών με άριστο αισθητικό αποτέλεσμα. Η συνδυασμένη χειρουργική θεραπεία πραγματοποιείται με ολική ενδοφλέβια ή ραχιαία αναισθησία, με μέγιστη παραμονή στο νοσοκομείο έως 1 ημέρα.
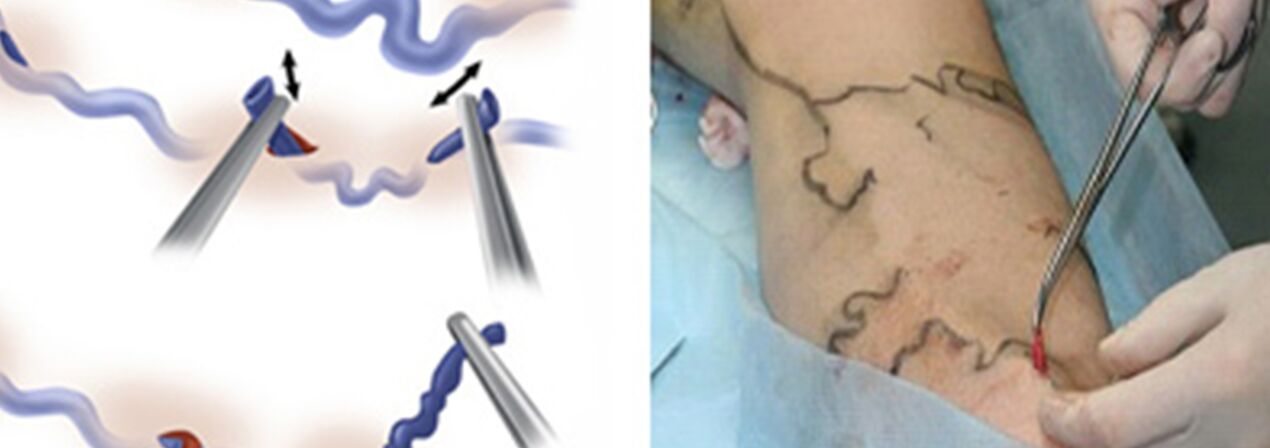
Η χειρουργική θεραπεία περιλαμβάνει:
- Σταυροεκτομή – διέλευση του σημείου όπου ο κορμός της μεγάλης σαφηνούς φλέβας ρέει στο εν τω βάθει φλεβικό σύστημα.
- Η απογύμνωση περιλαμβάνει την αφαίρεση ενός θραύσματος μιας κιρσοκήλης. Αφαιρείται μόνο η κιρσοκήλη και όχι ολόκληρη (όπως στην κλασική παραλλαγή).
Στην πραγματικότητα Μινιφλεκτομή αντικατέστησε την τεχνική Narat για την αφαίρεση κιρσών των κύριων φλεβών. Προηγουμένως, γίνονταν τομές δέρματος 1-2 έως 5-6 cm κατά μήκος της πορείας των κιρσών, μέσω των οποίων απομονώνονταν και αφαιρούνταν οι φλέβες. Η επιθυμία να βελτιωθεί το αισθητικό αποτέλεσμα της διαδικασίας και να μπορέσουν να αφαιρέσουν φλέβες όχι μέσω παραδοσιακών τομών, αλλά μέσω μίνι τομών (παρακεντήσεις), ανάγκασε τους γιατρούς να αναπτύξουν όργανα που τους επιτρέπουν να κάνουν σχεδόν το ίδιο πράγμα με ένα ελάχιστο ελάττωμα του δέρματος. Αυτό είχε ως αποτέλεσμα σετ «αγκίστρων» φλεβεκτομής διαφόρων μεγεθών και διαμορφώσεων, καθώς και ειδικές σπάτουλες. Και αντί για ένα κανονικό νυστέρι, χρησιμοποιήθηκαν νυστέρια με πολύ στενή λεπίδα ή βελόνες με αρκετά μεγάλη διάμετρο για διάτρηση του δέρματος (για παράδειγμα, μια βελόνα για τη λήψη φλεβικού αίματος για ανάλυση με διάμετρο 18 G). Στην ιδανική περίπτωση, το σημείο παρακέντησης με μια τέτοια βελόνα θα είναι πρακτικά αόρατο μετά από κάποιο χρονικό διάστημα.
Ορισμένες μορφές κιρσών αντιμετωπίζονται σε εξωτερική βάση με τοπική αναισθησία. Το ελάχιστο τραύμα κατά τη μίνι φλεβεκτομή και ο χαμηλός κίνδυνος της επέμβασης επιτρέπουν τη διενέργεια αυτής της επέμβασης σε ημερήσια κλινική. Μετά από ελάχιστη παρατήρηση στην κλινική μετά την επέμβαση, ο ασθενής μπορεί να σταλεί σπίτι του ανεξάρτητα. Στη μετεγχειρητική περίοδο διατηρείται ένας δραστήριος τρόπος ζωής και ενθαρρύνεται το ενεργό περπάτημα. Η προσωρινή ανικανότητα προς εργασία συνήθως δεν διαρκεί περισσότερο από 7 ημέρες, μετά τις οποίες είναι δυνατή η έναρξη εργασίας.
Πότε χρησιμοποιείται η μικροφλεβεκτομή;
- Εάν η διάμετρος των κιρσών κορμών της μεγάλης ή μικρής σαφηνούς φλέβας είναι μεγαλύτερη από 10 mm.
- Μετά από θρομβοφλεβίτιδα των κύριων υποδόριων κορμών.
- Μετά από επανασωληνοποίηση των κορμών μετά από άλλους τύπους θεραπείας (EVLT, σκληροθεραπεία).
- Αφαίρεση πολύ μεγάλων μεμονωμένων κιρσών.
Μπορεί να είναι μια ανεξάρτητη επέμβαση ή μέρος μιας συνδυασμένης θεραπείας κιρσών, σε συνδυασμό με θεραπεία φλεβών με λέιζερ και σκληροθεραπεία. Οι τακτικές χρήσης καθορίζονται μεμονωμένα, λαμβάνοντας πάντα υπόψη τα αποτελέσματα της διπλής υπερηχογραφικής εξέτασης του φλεβικού συστήματος του ασθενούς. Η μικροφλεβτομή χρησιμοποιείται για την αφαίρεση φλεβών σε διάφορα σημεία που έχουν αλλάξει για διάφορους λόγους, συμπεριλαμβανομένου του προσώπου. Ο καθηγητής Varadi από τη Φρανκφούρτη ανέπτυξε τα πρακτικά του όργανα και διατύπωσε τα βασικά αξιώματα της σύγχρονης μικροφλεβεκτομής. Η μέθοδος φλεβεκτομής Varadi παρέχει εξαιρετικά αισθητικά αποτελέσματα χωρίς πόνο ή νοσηλεία. Αυτή είναι μια πολύ επίπονη, σχεδόν διακοσμητική δουλειά.
Μετά από χειρουργική επέμβαση φλέβας
Η μετεγχειρητική περίοδος μετά τη συνήθη «κλασική» φλεβεκτομή είναι πολύ επώδυνη. Μερικές φορές τα μεγάλα αιματώματα προκαλούν ανησυχία και εμφανίζεται οίδημα. Η επούλωση του τραύματος εξαρτάται από τη χειρουργική τεχνική του φλεβολόγου. Μερικές φορές υπάρχει διαρροή λέμφου και, μακροπρόθεσμα, ο σχηματισμός αξιοσημείωτων ουλών. Μια απώλεια ευαισθησίας στην περιοχή της φτέρνας συχνά παραμένει μετά από μια μεγάλη φλεβεκτομή.
Αντίθετα, τα τραύματα μετά από μίνι φλεβεκτομή δεν απαιτούν ράμματα γιατί είναι απλώς παρακεντήσεις, δεν υπάρχει πόνος και δεν έχει παρατηρηθεί στην πράξη βλάβη στα δερματικά νεύρα. Ωστόσο, τέτοια αποτελέσματα φλεβεκτομής επιτυγχάνονται μόνο από πολύ έμπειρους φλεβολόγους.























